От чего возникает синдром цитолиза и как его лечат в наше время
Синдром цитолиза (код по МКБ К71) представляет собой опасное состояние, которое провоцирует развитие различных патологических процессов в организме, приводящих к коме и смерти. Диагностироваться он может как у ребенка сразу же после рождения, так и у взрослого человека. Причин тому огромное множество. И важно своевременно установить их и устранить, чтобы предотвратить дальнейшее прогрессирование патологии и появление на ее фоне необратимых последствий.
Содержание
Что это такое?
Клетки печени (гепатоциты) синтезируют особые вещества, которые оказывают антитоксичное действие и обеспечивают ряд жизненно важных реакций в организме. Влияние на них негативных факторов приводит к нарушению целостности оболочки и дальнейшей их гибели. В результате этого в кровь начинают выбрасываться активные ферменты, провоцирующие развитие некроза и дистрофии паренхимы органа.
Такое состояние выводит из строя работу железы (наблюдается эндокринная и экзокринная дисфункция) и всего организма в целом. Из-за потери способности справляться с токсинами, вредные вещества начинают накапливаться в нем, провоцируя различные расстройства в других органах. Все это приводит к возникновению серьезных патологий (например, цирроза) или состояний, угрожающих жизни человека (кровоизлияния, интоксикация и т.д.).
Синдром бывает нескольких видов – врожденный и приобретенный. В первом случае чаще всего основную роль играют генетические и наследственные факторы, во втором – воздействие алкоголя, длительный прием некоторых препаратов, несвоевременное лечение других заболеваний и т.д.
Основные причины возникновения цитолиза
Повреждение мембран гепатоцитов происходит на фоне:
- Генетической и наследственной предрасположенности.
- Алкогольной зависимости.
- Неправильного или длительного приема лекарственных средств.
- Гепатита.
- Чрезмерного употребления жареной, жирной и острой пищи.
- Гельминтоза.
- Онкологических заболеваний.
- Иммунодефицита.
Эти факторы являются самыми частыми провокаторами возникновения синдрома. И зачастую несвоевременное устранение их влияния приводит к необратимым процессам в печени, в результате чего вылечить болезнь до конца не представляется возможным и риски появления осложнений присутствуют всегда. Хотя, цитолиз легко поддается терапии на ранних стадиях, диагностировать его удается, к сожалению, не всегда.
Алкоголизм – основная причина возникновения синдрома
Абсолютно во всех спиртных напитках содержится этанол, оказывающий токсичное влияние на клетки печени. Если употребление алкоголя происходит в меру, железа вполне справляется с поставленной задачей, несмотря на то, что во время этого также повреждаются небольшое количество гепатоцитов, так как она обладает способностью к самовосстановлению.
Когда же происходит постоянное воздействие этанола на орган, да еще и в больших количествах, печень перегружается и перестает функционировать в полном объеме. Из-за этого наблюдается нарушение обмена веществ, изменение ее структурных элементов (они деформируются), их разрушение и появление симптомов цитолиза.
На скорость данных процессов также влияют суррогаты, присутствующие в спиртных напитках (они тоже оказывают сильное токсичное действие), и непосредственно качество употребляемого человеком алкоголя. При появлении признаков цитолиза на фоне зависимости, при проведении обследования у него не обнаруживаются вирусы, зато выявляется значительное повышение уровня билирубина в крови и наличие фибриллярного белка и телец Мэллори во время биопсии.
Клетки печени обладают высокой скоростью самовосстановления. Поэтому, если возникновение синдрома напрямую связано со злоупотреблением алкогольной продукции, то отказ от нее на начальных стадиях развития болезни может привести к полному выздоровлению и восстановлению функциональности органа.
Прием медикаментов разрушает гепатоциты
Существуют определенные группы лекарственных средств, оказывающих токсичное действие на ткани железы. Поэтому, их неправильный прием с нарушением дозировок и длительности курса лечения, может легко привести к возникновению цитолиза. Если же так случилось, то единственным решением возникшей проблемы является отказ от препаратов. А так как это не всегда возможно, необходимо точно знать, какие лекарства могут провоцировать появление синдрома, чтобы при их применении осуществлять профилактические мероприятия. А к ним относятся:
- НПВС (нестероидные противовоспалительные средства).
- Антиметаболиты.
- Глюкостероиды.
- Антиконвульсанты.
- Антибиотики.
- Успокоительные препараты.
Нужно отметить, что оральный прием контрацептических средств также может приводить к возникновению цитолиза, поскольку они способствуют сгущению крови и нарушению кровообращения в печени, тем самым замедляя процесс выведения токсичных веществ из организма и повышая риск развития тромбоза.
Кроме того, данные медикаменты оказывают гепатотоксическое действие, которое в комплексе с другими факторами, воздействующих на организм, значительно увеличивают вероятность возникновения синдрома. К ним относятся:
- Беременность.
- Одновременный прием 3 и более препаратов.
- Имеющиеся патологии печени.
- Неправильное питание.
- Возрастные изменения в организме.
- Плохая экология.
- Частое использование бытовых химических средств.
У детей чаще всего цитолиз фиксируется сразу же после рождения в том случае, когда женщина во время беременности принимала различные медикаменты. Их активные компоненты воздействуют не только на организм будущей мамочки, но и ребенка. Они быстро проникают в плаценту через кровь, воздействуя на клетки печени плода, повреждая их и провоцируя возникновение различных аномалий.
Именно по этой причине беременность является частым противопоказанием препаратов. Поэтому прием любых медикаментов в данный период жизни женщины должен происходить под строгим контролем врача, не превышая назначенных дозировок и длительность курса лечения. Это позволяет снизить риски развития синдрома у ребенка.
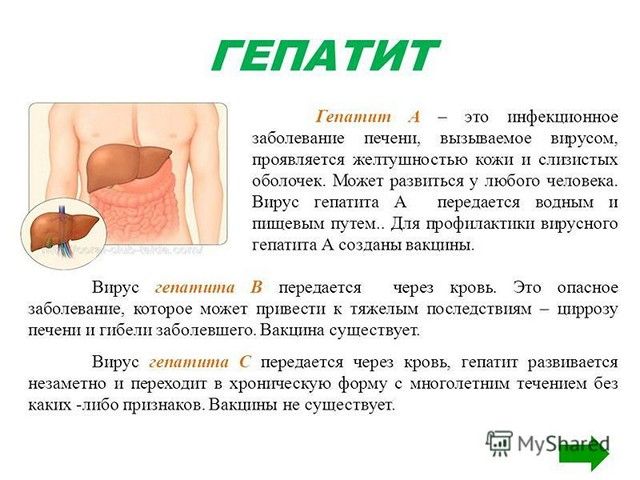
Гепатит – болезнь, поражающая гепатоциты
Существует определенная категория вирусов, которые, проникая в организм, вызывают неадекватную реакцию у клеток печени в виде воспаления с последующей их гибелью, интоксикацией и возникновением цитолиза. К таковым относятся возбудители гепатита, принадлежащие таксонам А, В, С и Е.
Самыми распространенными путями передачи вируса являются алиментарный и вертикальный способы заражения. При этом патология может на протяжении длительного времени вообще никак себя не проявлять, медленно разрушая клетки печени и выводя работу органа из строя. И здесь происходит двойной удар по организму. Мало того, что гибель гепатоцитов сопровождается насыщением крови токсичными веществами, так еще и процесс жизнедеятельности вредоносных агентов вызывает сильную интоксикацию, что и приводит к развитию цитолиза, для лечения которого применяются специальные противовирусные средства.
Аутоиммунные расстройства – еще один опасный фактор
Разрушение клеток печени и дальнейшее развитие цитолиза может происходить на фоне врожденных расстройств иммунной системы. Как правило, такое явление наблюдается у новорожденных. Опасность цитолиза в этом случае заключается в стремительном развитии. Спасти жизнь маленькому пациенту сможет трансплантация органа и постоянный прием иммуносупрессоров.
Однако не только у детей наблюдаются аутоиммунные расстройства. Диагностироваться они также могут и у взрослого человека в результате воздействия на организм различных факторов (радиации, приема некоторых препаратов и т.д.). Выявляются они по результатам проведенной биохимии и биопсии.
Гельминтоз – распространенная причина развития синдрома у детей и взрослых
Особенность печени заключается в том, что она активно снабжается кровью, в результате чего в ней содержится много глюкозы и гликогена, которые являются «лакомством» для паразитов. Они поселяются в этом органе, поражая его клетки, а продукты их жизнедеятельности оказывают дополнительный токсичный удар по гепатоцитам, что и приводит к возникновению цитолиза.
Существует несколько видов гельминтов, поражающих печень и провоцирующих дальнейшее развитие синдрома:
- Эхинококки.
- Лямблии.
- Амебы.
- Аскариды.
Продукты жизнедеятельности паразитов снижают защитные свойства органа, разрушая его клетки, усиливая вероятность развития вирусных и бактериальных заболеваний с последующим возникновением цитолиза.
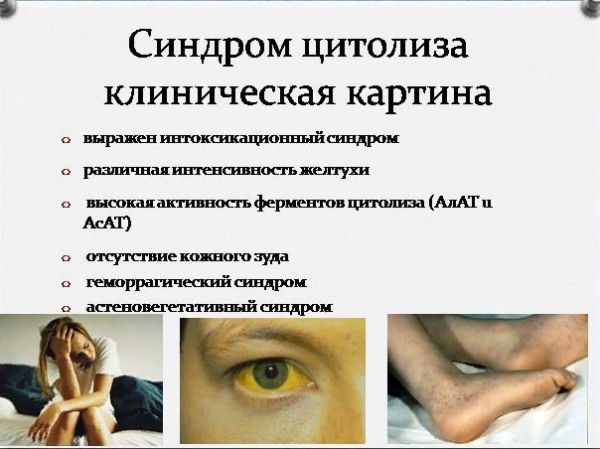
Клинические проявления синдрома
На начальной фазе своего развития, цитолиз никак себя не проявляет. Как правило, обнаруживают его случайно при сдаче биохимического анализа крови, который показывает увеличение содержащихся в исследуемом материале индикаторных ферментов.
Первые признаки синдрома возникают только тогда, когда уже произошло массовое повреждение гепотацитов. Выражаются они следующим образом:
- Снижение веса.
- Ощущение тяжести в желудке.
- Горечь во рту.
- Периодические приступы тошноты.
- Отрыжка.
- Желтушность склер глаз и кожных покровов.
- Появление пигментных пятен.
- Увеличение объемов печени (наблюдается при пальпации).
- Боль в правом подреберье.
Это основные признаки развития цитолиза. Но так как в роли его провокаторов выступают различные факторы, клиническая картина может дополняться другими симптомами, например:
- Изменение цвета мочи и кала.
- Покраснение ладоней.
- Повышение температуры (наблюдается при остром течении болезни или при развитии осложнений).
- Появление сосудистых звездочек на теле.
- Увеличение лимфатических узлов и т.д.
Диагностика цитолиза
Для постановки точного диагноза и выявления причины, спровоцировавшей развитие синдрома, проводится комплексное обследование. Оно включает в себя различные методы диагностики, но наиболее информативным из них является биохимия крови. При прогрессировании синдрома этот анализ показывает увеличение в сыворотке:
- Билирубина.
- ЛДГ-5.
- АЛТ И АСТ.
- ОКТ.
- Глутаматдегидрогеназы.
- Фруктозомонофосфатальдолазы.
При этом нужно отметить, что характерной чертой цитолиза является одновременное повышение и прямого, и общего билирубина, что обуславливается нарушением функциональности печени и прогрессированием паренхиматозной желтухи. Параллельно с этим отмечается снижение уровня:
- Альбуминов.
- Холинэстеразы.
- Белков, поддерживающих функциональность тромбоцитов, что говорит о нарушении свертываемости крови.
Не менее информативным методом диагностики цитолиза является гистологическое исследование, которое выявляет уже имеющиеся изменения в печени и скорость их прогрессирования.
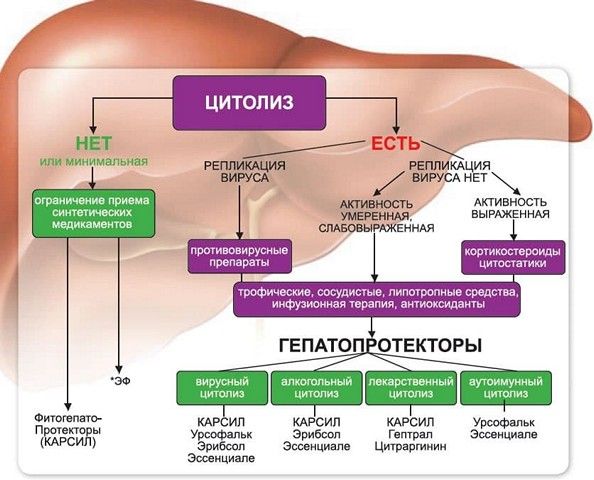
Терапевтические действия
Все лечебные мероприятия при цитолизе назначаются строго в индивидуальном порядке, в зависимости от степени поражения гепатоцитов и развившихся на фоне болезни осложнений. В первую очередь, перед врачами стоит цель устранить фактор, из-за которого возник синдром и снизить уровень интоксикации.
Чтобы ликвидировать первопричину, применяются:
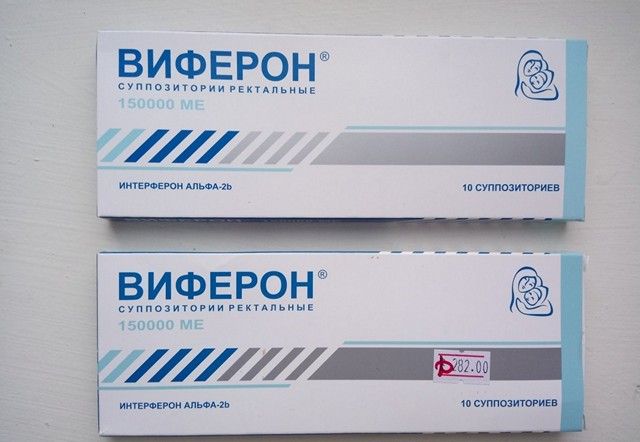
- «Виферон», «Рибавирин», «Интерферон» и т.д. Данные средства используются в том случае, когда развитие цитолиза обуславливается вирусным поражением организма.
- «Фуразолидон», «Мебендазол» и другие лекарства применяют при выявлении гельминтоза. Подбираются они индивидуально, в зависимости от типа паразита.
- Иммуносупрессивная терапия назначается при аутоиммунных расстройствах.
В тех случаях, когда развитие синдрома связано с алкогольной зависимостью, пациенту потребуется пройти полный курс лечения в наркологическом диспансере. Если же поражение печени было спровоцировано лекарственными препаратами, рекомендуется их отмена и прием более щадящих медикаментов.
Чтобы восстановить функциональность гепатоцитов, применяются:
- Гепатопротекторы – «Сирепар», «Карсил», «Гепа-мерц».
- Сорбенты – «Полифепан», «Энтеросгель».
- Препараты желчегонного действия – «Аллохол», «Хофитол».
Также обязательным является прием аскорбиновой кислоты и витаминов группы В, так как они:
- Восстанавливают продуктивность белков.
- Выводят желчь.
- Нормализуют углеводный обмен.
- Синтезируют трансаминазу.
- Улучшают кровообращение.
- Повышают защитные силы организма.
Не менее важным в лечении цитолиза является поддержание специальной диеты, которая снижает нагрузку с печени, тем самым усиливая процесс регенерации поврежденных клеток. Пациенту нужно исключить из рациона:
- Жирные, острые, жареные и копченые блюда.
- Кофе, чай.
- Цитрусовые фрукты.
- Свежую выпечку.
- Алкоголь.
Также потребуется ограничить употребление соли, шоколада и кондитерских изделий и четко следовать режиму дня. Прием пищи должен происходить с перерывами в 3 часа и небольшими порциями. В течение суток следует выпивать не меньше 2 л воды. Заменить ее можно на минералку без газов, например, «Боржоми» или «Ессентуки».
Необходимо понимать, что цитолиз – это опасное состояние, которое может повлечь за собой летальный исход. Однако, если предпринять необходимые меры, то у человека есть все шансы приостановить дальнейшее прогрессирование болезни и избежать возникновения негативных последствий.